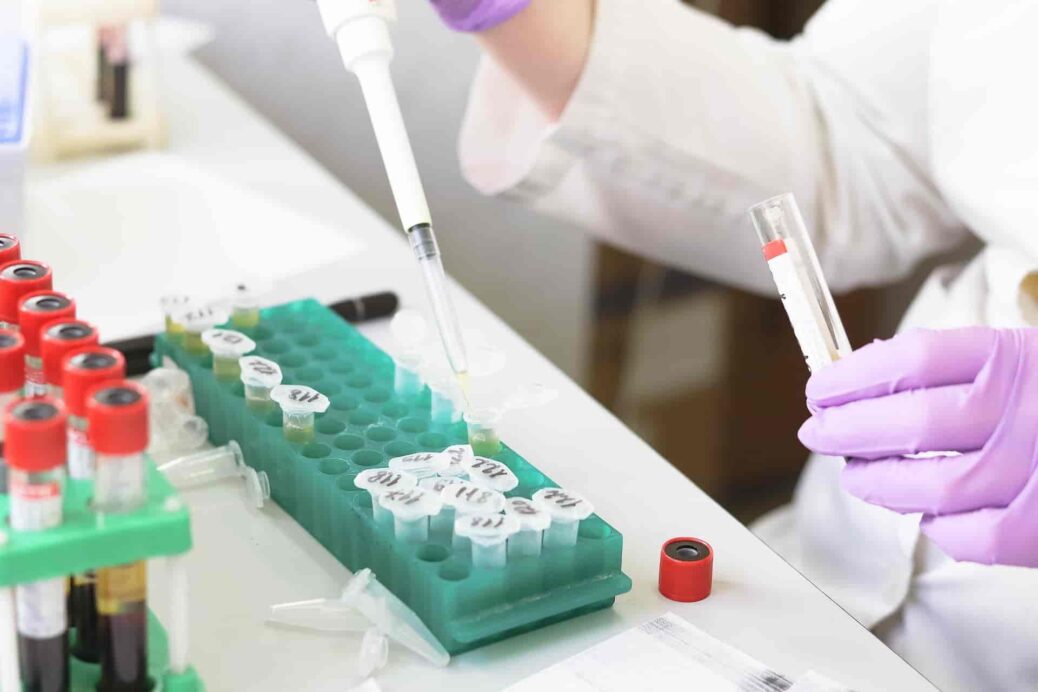
Zastosowanie płytkowych czynników wzrostu czy komórek macierzystych w zabiegach terapii regeneracyjnej staje się coraz popularniejsze we współczesnej medycynie. Z powodzeniem wykorzystywane są podczas zabiegów ortopedycznych i chirurgii naczyniowej, a od niedawna są także źródłem nieocenionych możliwości w stomatologii. – To nowoczesna i bardzo skuteczna terapia autogenna wzbogacająca standardowe zabiegi dentystyczne chirurgii regeneracyjnej z wykorzystaniem syntetycznych, odzwierzęcych czy allogennych materiałów wszczepialnych – mówi dr n. med. Agnieszka Laskus, specjalista periodontologii i stomatologii.
Materiały autogenne – pochodzące bezpośrednio od pacjenta – to wciąż dla wielu osób temat nowy, a niekiedy wręcz szokujący. Wykorzystanie własnych komórek kojarzy się bowiem często z wykorzystaniem komórek jajowych w procedurze in-vitro czy też pobierania komórek z krwi pępowinowej. Tymczasem wykorzystanie własnych tkanek miękkich czy kości pacjenta, stosowane jest w medycynie od wielu lat. Przeszczepy skóry, kości czy tkanki tłuszczowej to dziś standard wielu operacji i zabiegów. Medycyna nieustannie jednak się rozwija, co pozwoliło na pójście krok dalej – wykorzystanie komórek macierzystych i płytkowych czynników wzrostu, niewidocznych gołym okiem, a posiadających zdumiewające właściwości naprawczo-regeneracyjne z jednoczesnym znaczącym przyspieszaniem gojenia.
Wykorzystanie kości pacjenta czyli przetarcie szlaków dla zaawansowanych procedur
W medycynie, a także stomatologii, od lat do odbudowy uszkodzonych w różny sposób tkanek stosuje się materiały pobrane od pacjenta. Do tych celów wykorzystywane są m.in. fragmenty kości czy tkanek miękkich. Przyjęcie przez organizm pacjenta takiego przeszczepu zależy w dużej mierze od ogólnego stanu zdrowia chorego, ale także od zmian w obrębie uszkodzonego miejsca. To właśnie istotne ogniwo procesu leczenia – wsparcie procesów regeneracyjnych. W medycynie sięgamy w takich przypadkach po różne rozwiązania, a jednym z nich jest zastosowanie płytkowych czynników wzrostu np. fibryny bogatopłytkowej (PRF).
– Samo wyselekcjonowanie fibryny bogatopłytkowej jest proste, ponieważ pozyskujemy ją poprzez odpowiednie pobranie krwi pacjenta i odwirowanie. Następnie uzyskany w ten sposób czynnik A-PRF stosujemy w zmienionym chorobowo/leczonym miejscu w celu przyspieszenia gojenia ran i odtworzenia struktur tkankowych. Ten naturalny, autogenny składnik krwi jest doskonałym źródłem kolagenu, elastyny, płytkowych czynników wzrostu oraz zawiera dużą dawkę leukocytów, uwalniających kolejne czynniki wzrostu – opowiada dr n. med. Agnieszka Laskus, specjalista periodontologii i stomatologii ogólnej z 30-letnim stażem oraz współzałożycielka Fundacji Dr Laskus, zajmującej się propagowaniem prozdrowotnych zachowań i edukacji w zakresie higieny jamy ustnej.
Komórki macierzyste w stomatologii, czyli wyższa szkoła jazdy
Choć w mediach od lat mówi się o pobieraniu komórek macierzystych z zarodka czy krwi pępowinowej, pozyskiwanie takiego materiału biologicznego od osoby dorosłej jest stosunkowo nowym tematem. Ludzki organizm posiada niewiarygodne wręcz zdolności autoregeneracji, a dzięki odpowiedniemu pozyskaniu komórek określonego typu, umożliwia precyzyjne wspieranie procesów leczenia w konkretnym miejscu.
– W leczeniu chirurgicznym, implantologicznym i periodontologicznym płytkowe czynniki wzrostu (pobrane i odwirowane z krwi obwodowej pacjenta) czy komórki macierzyste (zainspirowane ze szpiku kostnego czy uzyskane odpowiednią techniką z krwi obwodowej) wspomagają zaplanowane chirurgicznie procesy regeneracji lub tylko naprawy dziąseł i tkanki kostnej w jamie ustnej. Zazwyczaj stosuje się technikę terapii kombinowanych, a więc łączenie metod odpowiedniej techniki samego zabiegu, materiałów wszczepialnych i np. szpiku czy produktów z osocza bogatopłytkowego. Lepsze gojenie i regeneracja tkanek oznacza lepszy efekt czynnościowy, estetyczny i funkcjonalny dla pacjenta – mówi ekspert.
Jak to działa? Szybsza regeneracja i odbudowa tkanek odbywa się dzięki lepszemu unaczynieniu i gojeniu leczonych miejsc. Ten proces wspierają właśnie płytkowe czynniki wzrostu czy komórki macierzyste, które w miejscu podania mnożą się i przejmują funkcję chorych lub nieobecnych tkanek. Choć w stomatologii od lat wykorzystuje się materiały sztuczne lub odzwierzęce, to właśnie naturalne, pochodzące od pacjenta komórki dają najlepsze efekty. A co za tym idzie – skracają także proces leczenia i minimalizują ryzyko pozabiegowych powikłań czy powstawania blizn.
Czy pobieranie osocza bogatopłytkowego lub komórek macierzystych jest bolesne?
Przygotowanie osocza bogatopłytkowego wiąże się u pacjenta tylko z pobraniem krwi. Reszta procedur wykonywana jest dzięki specjalnym wirówkom i urządzeniom laboratoryjnym. W medycynie komórki macierzyste pobierane są z różnych miejsc, np. ze szpiku kostnego, krwi obwodowej, tkanki tłuszczowej czy błony maziowej stawów. W stomatologii natomiast komórki macierzyste pobiera się głównie ze szpiku kostnego z mostka lub kości miednicy (grzebień biodrowy). Procedura, poprzedzona szeregiem badań i wykonywana przez wykwalifikowany personel, jest bezpieczna i bezbolesna. Tak pobrany materiał zostaje odpowiednio przygotowany i możliwy do wykorzystania w leczeniu dentystycznym.
– Komórki macierzyste stosujemy tam, gdzie konieczne jest znaczące odbudowanie utraconych tkanek. Nie zawsze potrzeba ta wynika ze stanu chorobowego czy defektu kostnego. Wraz z wiekiem u wielu pacjentów dochodzi do zmian zanikowych, co powoduje recesję dziąseł, rozchwianie i utratę zębów oraz podłoża kostnego. Takie procesy znacznie utrudniają wszczepianie implantów, stabilizację ruchomych protez czy zakładanie estetycznych uzupełnień jak korony czy licówki. Dzięki terapii komórkami macierzystymi możemy intensywniej zregenerować uszkodzone i zanikające tkanki, dając podłoże do dalszego leczenia, w tym także estetycznego – wyjaśnia dr n. med. Agnieszka Laskus.
Pytanie więc – czy pacjent sam dla siebie może być lekarstwem? – Zdecydowanie tak. Biorąc pod uwagę, że pobrane komórki macierzyste podaje się właśnie ich dawcy, otrzymujemy wysoce spersonalizowaną terapię, opierającą się na materiale posiadającym możliwość namnażania się i adaptowania do miejsca aplikacji. Daje to szeroki wachlarz zastosowań. Czy medycyna regeneracyjna na stałe zagości w stomatologii? Już dziś nazywana jest „złotym standardem” w leczeniu dentystycznym – podsumowuje ekspert.
***
Raport Fundacji Dr Laskus – Badanie typu Omnibus, zostało zrealizowane 6-12 maja 2021 roku na 1005 osobowej losowej próbie reprezentatywnej dla ogółu ludności Polski w wieku 15-70 i więcej lat. Badanie zostało zrealizowane przez Kantar Public.
***
Fundacja Dr Laskus została założona w 2012 roku. Pomysłodawcami i fundatorami są dr n. med. Agnieszka Laskus, specjalista periodontologii, stomatologii ogólnej z tytułem naukowym M.Sc. z implantologii oraz Jacek Nitecki – doświadczony międzynarodowy menadżer i twórca wielu organizacji. Misją Fundacji Dr Laskus jest promocja i ochrona zdrowia jamy ustnej. Misja ta jest realizowana poprzez cykliczne projekty edukacji społeczeństwa w tym obszarze.
Latest posts by Ilona Adamska (see all)
- Mleko owsiane – dobry wybór w codziennym menu całej rodziny - 27 kwietnia 2024
- W Polsce brakuje dostępnych cenowo mieszkań. Eksperci mówią o kryzysie mieszkaniowym - 26 kwietnia 2024
- Od 28 kwietnia Polacy żyją na ekologiczny kredyt. Zmiana zachowań konsumentów może odwrócić negatywny trend - 25 kwietnia 2024